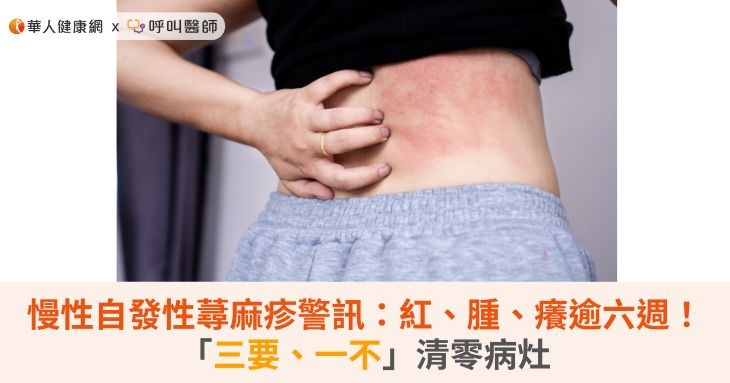
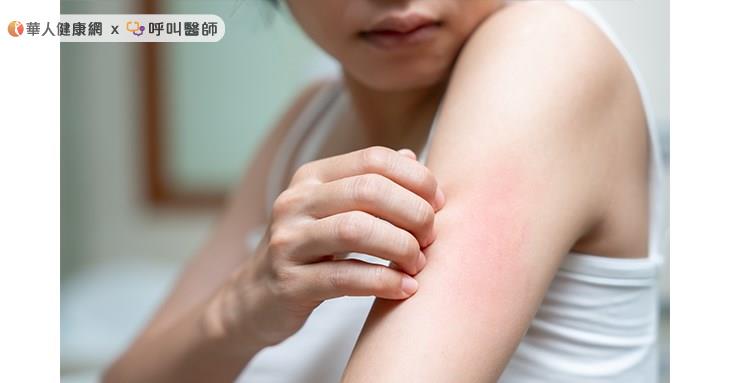
慢性自發性蕁麻疹國人一生中約有23.3%的機會發生蕁麻疹、平均每四人約一人具有風險,我國約有20至25萬名患者。慢性自發性蕁麻疹好發年齡為20至40歲,女性發病比例約為男性的兩倍。發病期間,如同蚊蟲叮咬的「紅、腫、癢」症狀可能纏身數十年,慢性自發性蕁麻疹罹病壓力僅次於癌症。
林口長庚醫院皮膚部皮膚免疫科藥物過敏中心主任陳俊賓醫師指出,除了源於食物、藥物過敏的急性蕁麻疹以外,也有需要長期治療的慢性自發性蕁麻疹(Chronic Spontaneous Urticaria, 簡稱CSU)。發病期間,患者不僅會因為紅、腫症狀而改變外觀、影響自信,難以忍受的癢感還會衝擊工作、睡眠、親密關係。整體而言,逾半數患者處於高度精神壓力,精神壓力僅略低於癌症 。
台中榮民總醫院過敏免疫風濕科主治醫師陳怡行教授依臺灣皮膚科醫學會的治療指引說明,臨床上一線與二線的主力治療以不同劑量的抗組織胺為主。若症狀在二至四週後仍維持,則會進入第三線治療。據統計,在一、二線治療三個月後,超過半數患者無法有效控制疾病 ,所幸,已有免疫調節劑可用於第三線治療,透過一段時間的治療,多數患者可擺脫惱人癢感,快速清零三大症狀的機會也將近一半。在多元藥物的支持下,今日的治療目標已設定在清零病灶,患者要奪回自信、生活與睡眠品質,並持續在職場上發光發熱絕非夢想。
陳俊賓主任也分享診間個案,在沒有免疫調節劑的年代,一名40多歲的女性護理師,長期飽受慢性自發性蕁麻疹所苦,就算穩定服用抗組織胺,但症狀幾乎無法緩解,難以克制的癢感,不僅讓她睡不好,也難以投入在醫療服務上。長期與疾病共存之下,沒有讓她習慣鑽心的癢感,反而因為身心備受折磨,讓她對於快速清零癢感極為堅持。想要快速止癢的她,甚至不惜裝上化療用的人工血管,以利自行施打止癢針,有時甚至每六小時就要注射一次,才能好好睡覺、專心工作。儘管身為護理師的她,知道這是治標不治本且非常極端的方式,但在無藥物控制的過去,她也只能無奈向疾病低頭。
所幸,隨著免疫調節劑的問世,讓她終於看見一線曙光,透過免疫調節劑穩定治療終於擺脫癢感,因病而產生的焦慮感也逐漸消散,最終在醫療團隊的鼓勵下,克服心魔拆除人工血管,目前使用免疫調節劑穩定控制疾病至今。
慢性自發性蕁麻疹警訊:「紅、腫、癢」症狀逾六週
陳俊賓主任說明,慢性自發性蕁麻疹好發年齡為20至40歲,女性發病比例約為男性的兩倍 ,全球約四千萬名患者,我國則有20至25萬名患者。屬於自體免疫系統失調的疾病,與外在過敏原無直接相關,但過敏原、壓力大、焦慮等情緒可能誘發或加重。發病期間,患者體內的免疫細胞異常分泌會引起血管擴張、組織腫脹的組織胺,造成風疹塊與血管性水腫,進而引起「紅、腫、癢」三大症狀,這些症狀往往會在一、兩天內消失,但很快又會出現在不同部位。因症狀很容易被視為吃到不新鮮食物的偶發性過敏反應,患者往往要在發病五個月後才會進入正規療程,平白忍受了將近半年的疾病 。提醒民眾若突然且反覆出現三大症狀超過六週,就有可能屬於慢性自發性蕁麻疹,務必要到大型醫療院所進行檢查與治療。
陳俊賓主任強調,慢性自發性蕁麻疹的衝擊絕非單純的外貌改變、癢感而已,舉例而言,隨著求職季節的到來,接踵而來的面試壓力、焦慮,可能提升發病風險,若病灶發生在臉部,如:嘴唇腫脹、起紅疹等,無疑會衝擊患者的面試信心。順利進入理想公司後,難以抑制的癢感也將成為工作阻礙。據研究 ,每五人約兩人因癢而工作表現不彰,生產力也下降兩成以上;不僅如此,有21.9%患者因病而遲到或缺勤,其中更有高達37.5%患者每週請假時間超過一天,工作表現與收入無疑都會受到影響。
以上述提及的個案為例,該護理師正是因為癢如螞蟻爬滿全身導致長期睡眠不足,陷入易遲到、難專注上班的窘境,讓無法一展所長的她採取偏激手段控制癢感。另外,空服員、機長、駕駛員等工作需要專注、不容遲到的個案,常常在診間崩潰表示,疾病對工作造成極大負擔,甚至常常被主管關切,讓他們備感壓力。
慢性自發性蕁麻疹罹病壓力,僅次於癌症
陳俊賓主任進一步指出,除了工作表現以外,逾半數患者癢到睡不好,焦慮與憂鬱的風險更是常人的1.79倍與1.61倍 。除此之外,在親密關係層面,每三位女性患者中就有兩位具有性功能障礙、高達67.9% 。整體而言,逾半數患者處於高度精神壓力、僅略低於癌症 。若無法有效控制疾病,患者的人生有如壟罩在紅色警報中,隨時可能陷入「紅、腫、癢症狀發作→ 外貌改變、難以專注 →失眠、壓力、焦慮、憂鬱→ 症狀加劇」的惡性循環。
陳怡行教授強調,儘管慢性自發性蕁麻疹的衝擊全面,但剛確診的患者多為青壯年族群,在這個階段,他們正在學涯與職涯奮鬥,可能會抱持著「發病時再治療」的想法,然而,這樣的想法往往就是導致患者治療失敗、無法有效控制疾病的主因。因為慢性自發性蕁麻疹絕非暫時性的過敏反應,需要仰賴長期且穩定的疾病控制,若只有在發作時才用藥,甚至是緊急使用類固醇壓制症狀,不僅可能導致療程延長,需要花費更多的時間才能穩定控制疾病;患者在停用類固醇後,還得要面對更劇烈的疾病反撲。
多元藥物問世,清零病灶已成性自發性蕁麻疹臨床治療目標
陳怡行教授鼓勵,患者確診後也無須擔心,已有多元藥物可治療慢性自發性蕁麻疹。從過往至今,第一線與第二線治療均以抗組織胺藥物為主。目前抗組織胺藥物有所突破,除了容易嗜睡、無力的第一代藥物以外,今日也有治療副作用相對較輕的第二代抗組織胺藥物。不過,前線的治療仍有加強空間,在治療三個月以後,僅有半數患者病程無法獲得有效控制 ,約七成的癢感、紅腫病灶還是不能獲得改善 。
陳怡行教授接續說明,前線治療反應不佳別氣餒,今日慢性自發性蕁麻疹的治療藥物多了免疫調節劑,在新武器的幫助下,治療戰線已拓展到第三線,也將治療目標設定為「病灶全數清除」。經抗組織胺治療二至四週後仍反應不佳,可考慮使用免疫調節劑。透過一段時間的穩定治療,每五位患者就有超過三位擺脫最折磨人的癢感問題,約為前線治療的兩倍之多;更有接近一半的患者可快速清零症狀 ,擺脫症狀帶來的阻礙,奪回自信與人生主導權。
慢性自發性蕁麻疹必知「三要、一不」口訣
陳怡行教授提醒,面對慢性自發性蕁麻疹,謹記「三要、一不」口訣:
「一要就醫」:莫名發生紅、腫、癢三大症狀超過六週,就建議到大型醫療院檢查與治療。
「二要持續」:要持續的使用藥物,只有透過穩定治療才能及早控制疾病、清零病灶,奪回自在人生。
「三要回饋」:自身對於治療的期待與治療期間的不適,以利主治醫師打造個人化療程,並透過調整劑量、及早投藥幫助患者改善副作用衝擊。
「不依賴類固醇」:不依賴類固醇也很重要,若只在發作期間才透過類固醇來緊急控制疾病,不僅無法對症下藥,停藥後可能面臨更嚴重的疾病反撲,甚至引起水牛肩、月亮臉、甚至青光眼、白內障等副作用。
【延伸閱讀】
男女不孕症常見12大原因,檢測不可少!周宗翰中醫師:5大要訣助好「孕」報到
退化性膝關節炎害關節疼痛腫脹!陳鈺泓醫師:4要訣預防關節疾病
自律神經失調害失眠、頭痛、眩暈!謝炳賢醫師揭:穩定自律神經5大營養素
資料來源:華人健康網
https://www.top1health.com/Article/248/95029
喜歡本文請按讚並分享給好友
更多健康資訊:華人健康網
https://www.top1health.com