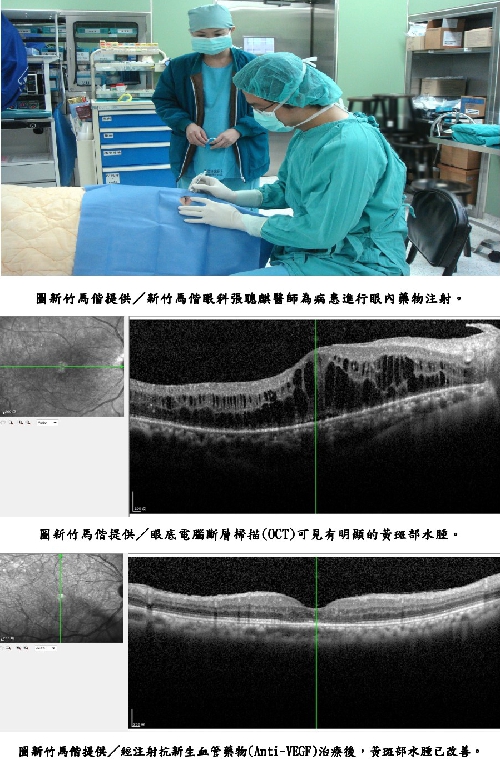
糖尿病是導致成人失明的首要原因,世界衛生組織(WHO)研究顯示,糖尿病病患失明的機會比沒有糖尿病的人高25倍,國民健康署的統計也發現,糖尿病視網膜病變盛行率達26.5%,等於每4名糖尿病病人就有1人併發視網膜病變。馬偕紀念醫院新竹分院眼科張聰麒醫師解釋,糖尿病併發的眼部病變包括白內障、牽引性視網膜剝離、玻璃體出血及黃斑部水腫都會影響視力,而最常見的黃斑部水腫容易反覆發作,目前最新的治療方式為視網膜雷射加上注射眼內抗新生血管藥物(Anti-VEGF),若長期積水不予治療將導致黃斑部細胞壞死,視網膜組織嚴重破壞,永久影響患者視力。
█糖傷眼-破壞血管壁 血液滲漏造成黃斑部水腫
張聰麒醫師表示,糖尿病患者血液糖分濃度高,高血糖會破壞血管內皮細胞,當視網膜的血管壁受到破壞使通透性增加,血液內水分、脂肪滲漏出血管外,滲出物沉積在視網膜上就形成視網膜水腫,此時視力尚未受大影響,一旦滲出物集中到視力中心黃斑部引起水腫,感光細胞缺氧壞死,視力就會有模糊、扭曲、顏色異常等情況。更嚴重的是,高血糖也會使微血管壁增厚、血液黏稠而阻塞。「視網膜缺氧後,會發出求救訊號-新生血管激素(VEGF)而長出許多新生血管增加血液供應,但這些不正常的新生血管壁脆弱易裂,易反覆出血及滲水又再度形成視網膜、黃斑部水腫的惡性循環,」張醫師指出。
█抗新生血管藥物 收縮新生血管、避免血管持續增生
新生血管因子(VEGF)在體內過度作用,是導致視網膜病情惡化的重要致病因素。張聰麒醫師表示,治療上,會先為病患進行周邊視網膜雷射,破壞已缺氧或即將缺氧的視網膜血管,封閉不正常血管滲漏,改善視網膜缺氧狀態,減低不正常新生血管生長,然而因雷射不具選擇性,治療同時也傷及周邊視力,造成周邊視野缺損,但這像是「棄車保帥」,犧牲地方,保留住中央視力;而中央的黃斑部水腫則以注射抗新生血管藥物為主,抗新生血管藥物優點為直接作用在不正常新生血管上,不會有過度瘢痕形成影響視力。
█選擇抗新生血管藥物 應一併評估療效、安全性、經濟性及個人身體狀況等條件
張聰麒醫師表示,目前國內使用的抗新生血管藥物主要有三種。經由越來越多的臨床經驗及大規模統計後,三種藥劑的效果及副作用逐漸明朗化。由於每個人的病情嚴重程度、系統性疾病或是經濟狀況都不一樣,所以醫師與病人都需了解最新的臨床資料來為個人量身訂做醫療計畫。
另外一般民眾需了解到健保資源並非無限大,目前健保僅開放給付頭兩年共8針治療,超過時間或次數都需民眾自行負擔後續費用,但請病友們不要因此放棄治療,張醫師提到,有時在門診會遇到較個性之病患,一聽到無健保給付需自費,當下即做了放棄治療的決定,過了幾個月後再回來常已經是全盲無法挽救了。眼科醫學會也已與中央健康保險署持續討論,期待未來政策能夠放寬年限及針數,讓更多為糖尿病視網膜病變所苦的病患都能得到適當治療。
張聰麒醫師表示,在門診中,曾收治一位70歲出頭,已經退休好幾年了的警衛大哥,他的糖尿病視網膜水腫一直反覆發作,在健保給付的8支額度已用完,但仍有持續治療需求,病患因經濟考量,張醫師評估後給予傳統的抗新生血管藥物針劑治療,警衛大哥在持續治療下,目前視網膜水腫及視力皆獲得不錯的控制。
張聰麒醫師表示,傳統針劑為2004年美國食品藥物管理署(FDA)最早通過適用於人體的抗血管生長因子抗體,本來主要用於治療大腸癌,過去為大腸癌病人全身靜脈注射的藥物,治療過程中病人卻意外的視力變好,雖然相關針劑因藥廠未提出申請,但眼科醫師們透過專業評估發現了治療的新契機,開始眼內注射治療,其視力進步狀況較之前雷射治療來的顯著,因此在臨床上被廣泛使用。雖然醫師是以off-label use(非適應症外使用)用於治療黃斑部新生血管病變,但由於藥物較為便宜,在經濟考量下,仍列為長期控制藥物的選擇之一。
但如果病友合併有高血壓等疾病,擔心藥物副作用的影響,張聰麒醫師表示,這時醫師可以幫助病人挑選2006年核准上市的新型眼內注射針劑,這款針劑分子鏈長度較短,可有效穿透視網膜層到達脈絡膜,因而藥效相對較快,國外大規模統計也證實副作用低,有心血管疾病風險者可優先考慮,因療效佳、副作用小及上市較久,目前為國內市佔率最高之產品。
張聰麒醫師表示,另外假如病友視力在0.4以下,病況明顯較差,針對這群視力狀況較差的族群,目前研究顯示2011年上市的眼內新型注射針劑治療效果是最好的,所以病友可依自身情況選擇最適合藥物,以達到最好治療效果。
張聰麒醫師表示,注射流程上,注射眼內藥物只需眼藥水麻醉,因施打針頭非常細緻,大多數病患注射時不覺疼痛,僅有短暫的眼球膨脹感,不過因必須反覆眼球內注射,約有萬分之一細菌感染的風險,所以施打時的滅菌過程及術後傷口照顧非常重要,此外胎兒對抗血管生長因子極為敏感,孕婦或準備懷孕婦女應避免施打,改為傳統雷射治療來暫緩病程進行,待生產完後再積極治療。
█黃斑部水腫未治療將引發視網膜剝離 恐終生失明
張聰麒醫師表示,當視網膜正常血管因高血糖壞死,視網膜細胞缺氧而產生新生血管因子求救,這些不正常的血管壁極其脆弱,容易萎縮纖維化拉扯視網膜,引發「牽引性視網膜剝離」,最終導致永久失明。
張聰麒醫師表示,一旦黃斑部水腫就必須盡快注射眼內藥物,一方面改善水腫讓視力恢復,一方面也壓制不正常新生血管增生,避免牽引性視網膜剝離,「就像是在拔河,對抗壞的激素一刻都不得鬆懈,不要讓病患進展到下一段病程,」張醫師比喻。臨床上平均病患第一年往往需要施打8針,經由適當治療後,第二年可望減半至4針,第三年再減半至2針,如果血糖血壓控制得當,病灶通常都會趨於穩定。
█想保住視力,需好好控制血糖及定期檢查視網膜
糖尿病視網膜病變,只要即時檢查治療,大部分患者都還能維持一定的視力,張聰麒醫師提醒,一旦診斷出糖尿病,請務必每六個月回眼科門診進行散瞳眼底檢查,確認有無視網膜出血及滲出物等變化,如果已診斷出有視網膜血管出血或增生,至少每三個月回診追蹤一次。
張聰麒醫師表示,雖然目前已有雷射和抗新生血管藥物可以治療視網膜病變,但高低起伏過大的血糖仍會持續傷害眼睛,摧毀眼睛裡僅存的一點正常構造,使視力持續下降終致失明,而失明後個人生活不便,連帶家人生涯規劃也一併遭受重大影響,需有大量人力或財力輪值三班在家照應,可謂一人失明全家遭殃,所以緊盯著家裡的糖尿病患者檢查治療是非常重要的事情。張醫師期許:「生命品質遠比生命長度重要,當您診斷出糖尿病的那天,請立刻和周邊眼科醫生培養長期關係,及早發現及早治療,才不會讓您還有家人的世界只剩下一種顏色-黑色。」