高齡82歲的高爺爺身體還算健康,只有在年輕時因冠心病置放過冠狀動脈支架。日前他因腸胃道出血和血便反覆住院,卻遲遲找不到原因,最後身體急轉直下,連腎功能都出問題,必須洗腎。兩個月後的一次感染,高爺爺住進台北慈濟醫院,醫師發現他還合併有心雜音,遂照會心臟內外科團隊評估,結果發現他主動脈瓣狹窄合併不明原因的腸胃道出血,所以醫療團隊高度懷疑是罕見的「海德氏症候群」,手術替換主動脈瓣是最恰當的選擇。考量高爺爺年紀大、慢性共病多、手術風險高,心臟血管外科諶大中主任與心臟血管科詹仕戎醫師聯手於複合式手術室執行「經導管主動脈瓣置換術」。術後兩天,高爺爺順利出院,解決了心臟問題,腸胃道也不再出血。
消化道血管異常增生的出血在臨床上並不少見,而「海德氏症候群」就是一種在主動脈狹窄的情況下,血管異常增生、腸胃道出血的綜合症狀,在75歲以上主動脈狹窄的病人中,發生率約7.5%。諶大中主任指出,此類血管不正常增生的位置多變,上下腸胃道甚至小腸都有可能,所以有時難以診斷,且即便以藥物或手術治療出血的病灶,效果也有限,惟有治癒其主動脈瓣狹窄的問題,不明出血的情況才會好轉。置換主動脈瓣膜的傳統方式是開胸或微創手術,前者必須建立體外循環,在心臟停止的狀況下打開主動脈,將損毀的瓣膜剪掉後,植入人工瓣膜,對病患的侵襲性相當高;即便是後者,也必須評估病人的身體狀況及其預後,並非所有病人都能施行。
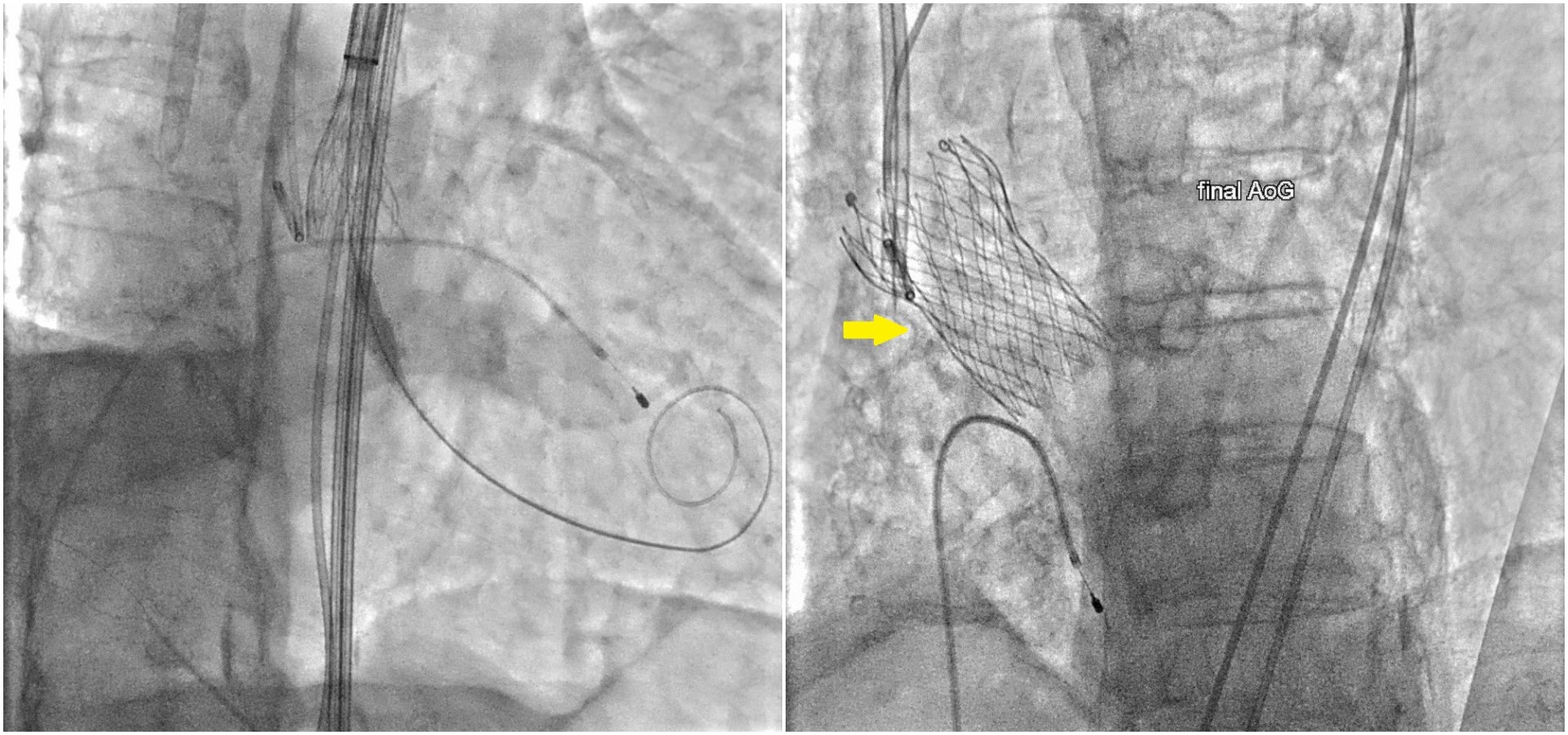
對於重度主動脈瓣狹窄合併心臟衰竭的患者,「經導管主動脈瓣置換術」在國外已發展約二十年,台灣也在近十年來針對於傳統手術風險高的患者,於複合式手術室內,由心臟團隊內外科醫師共同操作施行。健保自民國110年起,也開始經審核後有條件給付。詹仕戎醫師說明,手術方式不同於傳統手術要將開胸將功能退化的主動脈瓣膜切除,而是藉由微創傷口經導管由病人鼠蹊部的股動脈穿入,沿大動脈血管達到心臟瓣膜病灶處後,定位並置入主動脈瓣膜支架將原先嚴重狹窄的瓣膜撐開。經導管主動脈人工瓣膜有兩類,一是自膨式瓣膜,另一是球擴式瓣膜,使用的選擇會依病患的大血管與冠狀動脈的結構來決定。諶大中主任也提到,這個術式整體來說時間短且無大傷口,對病患的風險相對較小,復原也較快,但必須評估股動脈有無適合的血管通路以及主動脈和其瓣膜是否有嚴重的鈣化,病人若鈣化嚴重就有無法撐開、撐開後阻擋到冠狀動脈以及將主動脈撐破的出血危機。
雖然「經導管主動脈瓣置換術」與外科手術的效果相當,但並非所有病人都適用經導管治療。若病人合併有多重手術需求,醫師仍建議以外科手術為主。而此術式之所以要複合式手術室進行,是預防術中出現突發嚴重的併發症時能轉作緊急手術。諶大中主任表示,在過去,主動脈瓣狹窄的患者只能選擇外科治療,所以許多患有共病或高齡的長者常常被診斷後就認為自己「沒救了」;可是現在微創導管手術進步,此類病人多了一線生機,病人和家屬們可以和主治醫師討論並最適切的治療方式。

撰文/廖唯晴;攝影/台北慈濟醫院、盧義泓