攝護腺癌好發於 50 歲以上高齡男性,除了年齡及基因,生活飲食習慣等等都可能與攝護腺癌的發生有關。根據中華民國癌症登記報告,臺灣初診斷攝護腺癌的患者中,約有 1/3 已有遠端轉移,而荷爾蒙治療則是晚期攝護腺癌的骨幹治療。除了外科手術切除睪丸外,藥物注射也可達到一樣的效果,藥物又分為長效、短效的劑型,其中有甚麼差異?讓醫師來解析。
攝護腺癌 2 大高風險族群須注意
攝護腺癌的高風險族群經常不自知,年齡以及家族遺傳是攝護腺癌的兩大風險因子,台中榮民總醫院泌尿外科王賢祥醫師說明:「攝護腺癌最大的危險因子是年紀,台灣男性平均確診年齡約在 72 歲,50 歲以後有明顯上升的趨勢;另外若有家族病史更需要注意,如果家族中的男性長輩或是兄弟中有攝護腺癌確診者,自己也應提早至 45 歲開始定期檢查。」
早期攝護腺癌無症狀 定期篩檢才能早期發現、早期治療
早期攝護腺癌因沒有特異性症狀而難以察覺,患者可能僅有如頻尿、夜尿等攝護腺肥大類似的症狀;若出現嚴重腰背痛、血尿等症狀時可能已是第三、四期攝護腺癌。
王賢祥醫師表示,在診間篩檢攝護腺癌的方法有 2 種,抽血驗攝護腺特異抗原(PSA, Prostate Specific Antigen)指數和肛門指診,他說:「PSA 指數是篩檢與追蹤攝護腺癌常用的方式,PSA 指數高代表罹癌風險較高,不等於確診攝護腺癌,因此還會加上指診一同評估,若有異常,則須做組織切片來確定是否是攝護腺癌。
建議 50 歲以上男性要定期做檢查,到泌尿科做指檢或抽血驗 PSA。如果是有家族病史的男性則在 45 歲以後應該定期抽血追蹤。在精準醫療的時代,也能抽血做 BRCA1、BRCA2 等基因檢測來評估攝護腺癌風險,早期發現疾病,積極治療。」
不同期數,攝護腺癌治療方式大不同
王賢祥指出,多數癌症的治療方式都依照期別來選擇局部治療或系統性治療,攝護腺癌相對於其他癌症是相對發展較緩慢的癌症,早期、低風險性攝護腺癌患者,若患者年紀大,餘命時間不長,亦可選擇積極監視,每 3 個月追蹤 PSA 指數,如果有變化,再做影像學檢查,以決定是否需進一步治療。
初、中期的攝護腺癌標準治療為開刀或電療,在晚期攝護腺癌,系統性治療如荷爾蒙治療,化學治療及標靶治療則有重要角色來控制病程發展。
荷爾蒙治療 控制攝護腺癌
1966 年諾貝爾醫學獎得主發現,攝護腺癌的生長與荷爾蒙有關,抑制男性荷爾蒙可以抑制攝護腺癌細胞,因此荷爾蒙治療可以延緩攝護腺癌的惡化。
王賢祥醫師說明:「荷爾蒙治療就是抑制男性荷爾蒙(睪固酮),藉由達到去勢濃度來控制攝護腺癌,可以分為外科的睪丸切除手術與藥物打針的方式,因睪丸切除手術對患者心理的影響,並且長期對患者心血管疾病風險較高,目前患者多選擇以藥物為主要的荷爾蒙治療方式。」
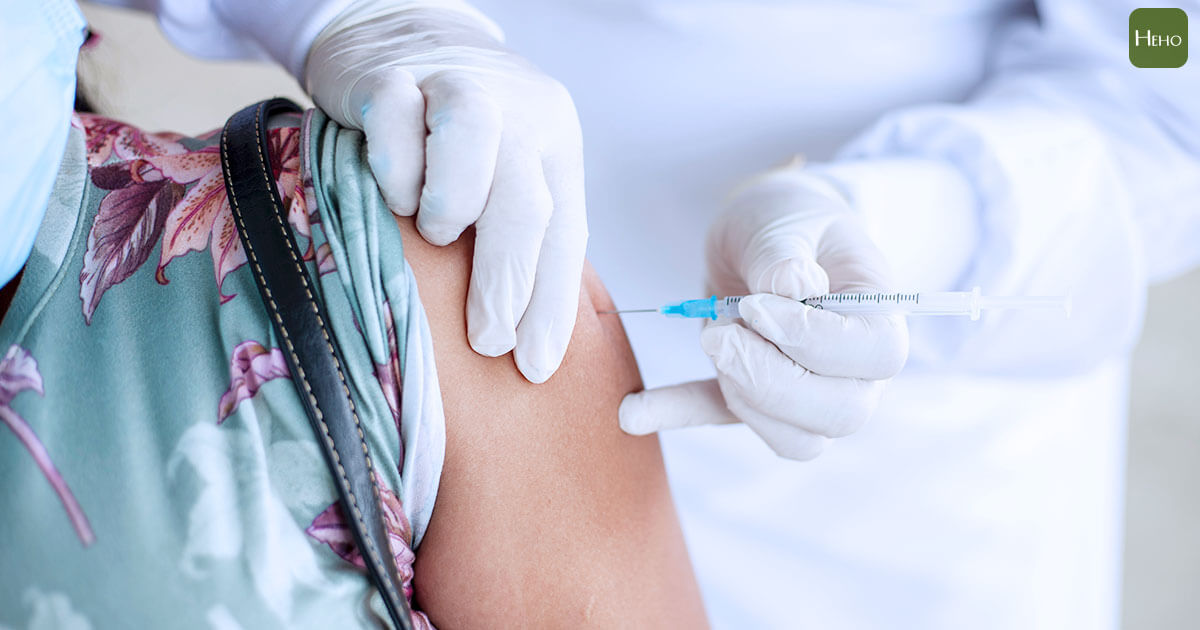
荷爾蒙藥物治療,分別有一個月、三個月與六個月施打一次的劑型,其中三個月的治療具備「快、長、強」的特色,注射第一個月即可有效降低睪固酮達去勢濃度。王賢祥解釋:「患者可以與醫師討論適合自己的劑型,在不同劑型間也可以做轉換,三個月的劑型是較被建議的治療方式,高齡族群,行動不便患者或是照護者無法全職照顧時,三個月回診一次會讓治療更便利;在病況穩定的患者,也需每三個月追蹤 PSA 指數,安排門診回診注射藥物同時追蹤 PSA 以評估病情,是兼顧患者方便性及病情安全性的方式。」
台中榮民總醫院泌尿外科王賢祥提醒民眾,50 歲以上男性有排尿症狀應該接受檢查,以早期診斷或排除攝護腺癌。相對於其他癌症,攝護腺癌的控制較容易,中期患者存活期在 10 年以上大都不是問題,晚期的藥物治療效果也很好,他說:。「門診有一位病患 40 多歲時確診 3 期攝護腺癌,手術後從使用口服荷爾蒙開始, 後來改成新型的針劑,每三個月打針及回診追蹤,20 年來都控制得很好,若能和醫師好好配合、積極治療,控制攝護腺癌不是難事。」

文/趙乙錚、圖/黃懷賢
延伸閱讀: