秋冬季節進入呼吸道傳染病高峰期,做好防疫工作的同時,可別忘了接種肺炎鏈球菌疫苗,這個在社區型肺炎中最常見的致病菌之一1,從今年夏天開始就在蠢蠢欲動,不僅出現許多侵襲性肺炎鏈球菌感染症病例,累計至 11 月共 272 例確診,創下 5 年同期新高2,背後原因與流感、新冠疫情息息相關;台大醫院感染科主治醫師謝思民指出,在確診流感或新冠後,特別容易發生次發性肺炎鏈球菌感染,尤其現在民眾防疫措施減少,也讓侵襲性肺炎鏈球菌感染症又增多起來。
「無論是流感或上呼吸道感染,都會大幅增加侵襲性肺炎鏈球菌感染症發生的機會。」謝思民解釋,當病毒開始破壞纖毛運動,影響呼吸道自我防衛機制時,這時潛伏在鼻咽腔中的肺炎鏈球菌就會有機可趁侵襲器官,引發感染症3。
肺炎鏈球菌感染病程快 長者、慢性病臨床表現更嚴重
事實上,一旦誘發肺炎鏈球菌感染,病程恐怕來得快又急;謝思民指出,臨床上,面對肺炎鏈球菌感染的個案,若沒有控制好就會演變成併發症,甚至威脅到生命,因為肺炎鏈球菌屬於毒性較高的細菌,疾病症狀相較會更為嚴重。就算是常見的中耳炎、鼻竇炎等,症狀也會不輕,尤其對於年長者、有慢性疾病者以及免疫力缺損等族群,在臨床表現的感染症狀會更為嚴重4。
謝思民提及一臨床案例,一位 59 歲的糖尿病患者,本身血糖控制不佳,卻年年拒絕接種流感疫苗。直至某年秋冬感染 A 型流感,隨著病情發展,發燒伴隨呼吸困難,因此被送往急診治療。當時病程已進入第八天,患者出現肺炎症狀,經進一步檢查發現是肺炎鏈球菌感染所致。由於病情發展迅速,更併發腦膜炎,最終即使積極救治仍無法挽回生命。因此,謝思民醫師強調,高危險族群除了接種流感疫苗外,也應接種肺炎鏈球菌疫苗,才能獲得完整的雙重保護。
肺炎鏈球菌感染易引發併發症 醫囑高危險族群應自費接種
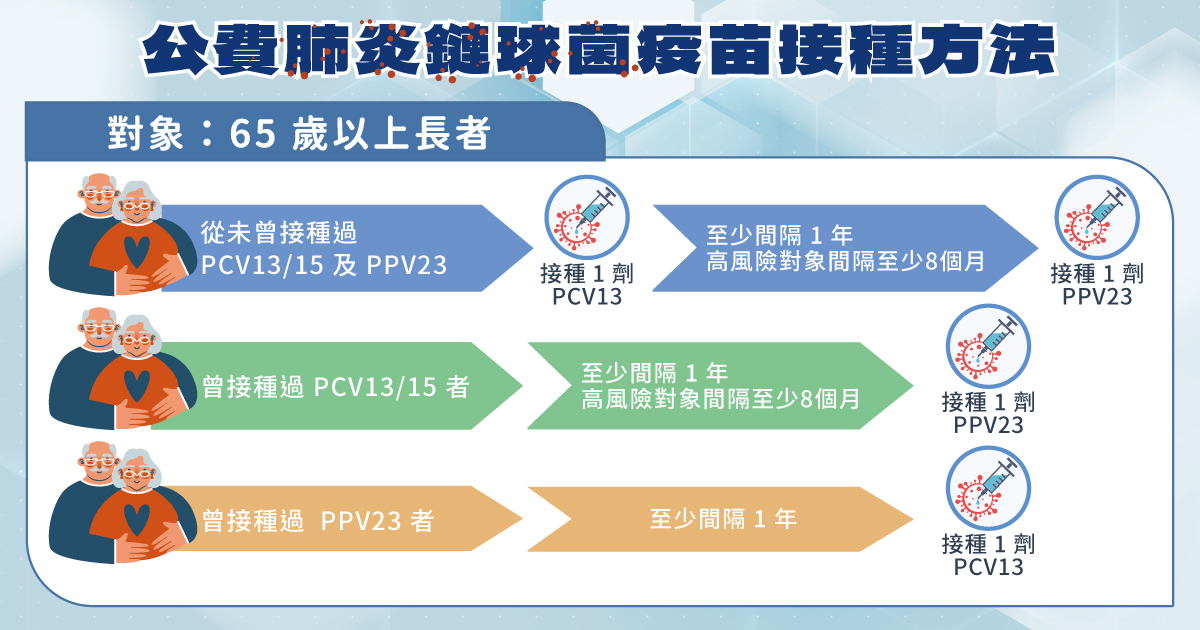
「不在政府公費接種的對象,不代表不需要接種肺炎鏈球菌疫苗。」謝思民強調,目前疾管署提供 65 歲以上民眾公費接種肺炎鏈球菌疫苗,不過像是患有慢性疾病、因其他疾病正在服用免疫抑制劑、脾臟切除等皆屬於高危險族群6,即便還未 65 歲,仍建議自費接種肺炎鏈球菌疫苗,為健康多層保護力7。
至於目前公費肺炎鏈球菌疫苗又分 13 價結合型疫苗(PCV13)與 23 價多醣體疫苗(PPV23),該如何區分與選擇適合的接種疫苗;謝思民解釋,多醣體疫苗屬於舊型疫苗,保護範圍廣但持續力短,也因此後來將多醣體結合到蛋白質上1,讓人體免疫系統產生免疫記憶,大幅延長保護時間,成了結合型疫苗(PCV),也是比較現代化的疫苗8 ,因此,若從未接種過肺炎鏈球菌疫苗者,建議優先接種結合型疫苗(PCV),相較保護力較長。
謝思民提醒,若曾接種公費結合型疫苗(PCV)的民眾,間隔至少 1 年後,也可以再追加接種 1 劑多醣體疫苗(PPV23),持續提升身體的保護力,若仍對於肺炎鏈球菌疫苗不了解,建議可直接諮詢醫師建議,透過專業判斷選擇合適的疫苗接種,最重要是符合公費者以及高危險族群都應記得接種肺炎鏈球菌疫苗,降低可能因感染演變嚴重併發症的風險。
註:高風險族群自費接種肺炎鏈球菌疫苗建議,請參考衛福部疾管署相關資訊

(本衛教內容由輝瑞大藥廠提供,專為提供予台灣一般民眾而準備)
PP-PRV-TWN-0207-202411
文 / 呂佳恆 圖/楊紹楚
1.台灣肺炎診治指引. 社區型肺炎 . Accessed in Nov 2024
2.疾管署 傳染病統計資料查詢系統 全國侵襲性肺炎鏈球菌感染症本土病例累積確定病例同期比較趨勢圖 . Accessed in Nov 2024
3.嘉基刊物 . Accessed in Nov 2024
4.台中榮民總醫院醫訊月刊. 什麼是肺炎鏈球菌
5.衛生福利部. 為提升民眾免疫保護力,10月2日起分三階段擴大65歲以上民眾公費接種肺炎鏈球菌疫苗 . Accessed in Nov2024
6.衛生福利部疾病管制署侵襲性肺炎鏈球菌感染症 . Accessed in Nov 2024
7.台中榮民總醫院醫訊月刊. 什麼是肺炎鏈球菌
8.冬季感染的預防 關於流感以及肺炎鏈球菌的疫苗注射_陳科源醫師採訪 . Accessed in Nov 2024