▲郭綜合醫院醫療副院長/一般外科 黃太謙主治醫師。(圖/記者吳玉惠攝)
【亞太新聞網/記者吳玉惠/台南報導】
乳癌手術是造成淋巴水腫的因素,常發生於患側的手臂,含蛋白質的液體在組織中異常積聚,導致身體部位腫脹和纖維化,經過全部腋下淋巴結廓清手術,造成水腫的發生率高達20%;只做前哨淋巴結切片手術,其發生率較低大約6%,出現在術後12個月至30個月之間;大約6%之全腋下淋巴結廓清手術之康復者,水腫會發生在術後30個月後。至於淋巴水腫之監測、預防與處理則是一生的事。
郭綜合醫院醫療副院長黃太謙表示,淋巴水腫牽涉到「腋下淋巴結」拿掉的多寡。在30年前當乳癌被確診後,必須執行「根除性手術」,包括全乳切除及腋下淋巴結廓清術(全部清除)。但當其他輔助治療興起時,發現在早期乳癌的案例上,如果沒有淋巴結轉移,腋下淋巴結廓清術並非必要、也不是提高存活率的辦法,所以淋巴結的處理,就轉為以「前哨淋巴結切片」為主,只要「前哨淋巴結」是陰性或相關條件符合(如下表),病人就無需再進行更大的淋巴廓清術,這樣就可以降低手臂淋巴水腫的比例。

▲「前哨淋巴結」是陰性或相關條件符合(如上表),就無需再進行更大的淋巴廓清術。(圖/記者吳玉惠翻攝)
癌症是台灣十大死因之首,在國健署最新公告的資料中,女性乳癌「標準化發生率」高達100,000名女性有82.5人發生,機率遙遙領先其他男、女性各種癌症。乳癌的治療多樣,包括手術、放射治療、化學治療、內分泌治療、標靶治療以及最新的免疫療法,需要各種療法配合才可得到最佳效果。完整治療下,乳癌的五年存活率高達90.2%,是癌症治療優等生。

▲發生率。(圖/記者吳玉惠翻攝)
在生命無虞,就須考量生活上的衝擊,衝擊可分成心理、生理兩個層面:心理上,包括擔心癌症復發或轉移、癌症手術後造成的身體意象改變、情緒及社交低落;生理上,包括骨骼肌肉的不舒服、感覺異常、疲憊以及「淋巴水腫」。

▲乳癌治療後生活上的衝擊。(圖/記者吳玉惠翻攝)
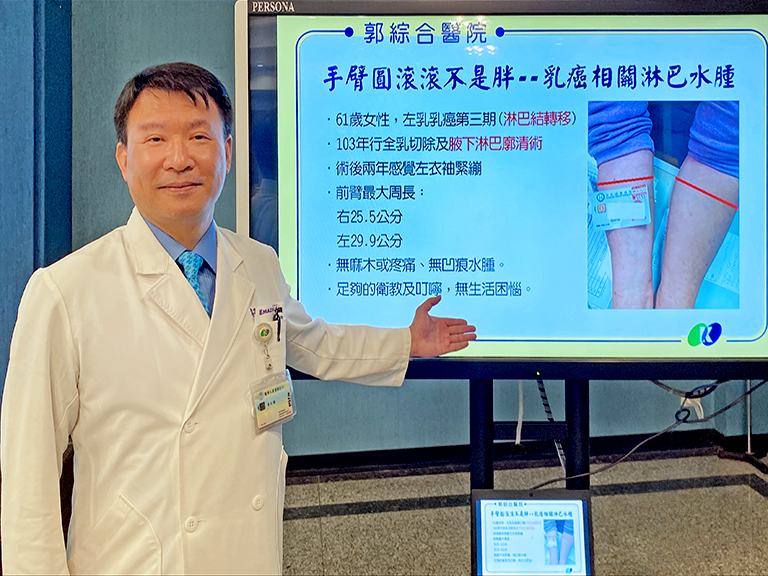
案例一:61歲的女性,10年前因左乳第三期乳癌(已淋巴結轉移),施行全乳切除及腋下淋巴廓清術,術後兩年追蹤,告知左臂衣服緊繃,量測前臂圍,發現左臂比右臂多四公分(如圖),達到淋巴水腫的診斷標準。但病人無其他症狀,給予明確的衛教及叮囑後,並未發生困擾。

▲郭綜合醫院醫療副院長黃太謙所列舉之案例一。(圖/郭綜合醫院提供)
案例二:64歲的女性,22年前因右乳第二期乳癌(尚無淋巴結轉移),依當時的常規進行全乳切除及腋下淋巴廓清術,術後一週即感覺右臂腫脹、麻木、甚至無力,回診時測量前臂圍,右臂比左臂多5.5公分。此案例在去年再被診斷為左乳乳癌,術前極度憂慮左臂也同右臂一樣失去能力,但在前哨淋巴結檢驗後,得以保留左上臂的淋巴循環,避免了淋巴水腫的問題,也保障了左臂的功能。

▲時隔22年,由於醫學之進步,案例二預後大不同。(圖/記者吳玉惠翻攝)
黃太謙醫師表示,除了外科醫師的努力,病人也應執行方法降低淋巴水腫的風險,包含避免皮膚創傷,維持運動習慣及體重,盡量不要在有風險的手臂上測量血壓、打針,出國旅行搭機請穿著合身的壓縮袖套,避免暴露在極度寒冷的環境,也避免長時間(>15分鐘)暴露在高溫下(如將肢體浸入溫度高於40度C的水中)。更嚴重的情況下,須尋求復健治療,執行「徒手淋巴引流」,使肢體的大小和壓力回復正常,減輕疼痛。
黃太謙強調,乳癌確診後,別光想手術,術前「腫瘤多專科」評估很重要。合宜條件下,術前輔助治療可降階癌症的嚴重性,降低手術的範圍或傷害。醫療作業需同時追求延長病人生命、維持生活品質的雙重目標,而病人自我的努力也可相輔相成,降低不適。

▲術前「腫瘤多專科」評估很重要。(圖/記者吳玉惠攝)
今日講座
講題:手臂圓滾滾不是胖-乳癌相關淋巴水腫
講者:黃太謙 主治醫師
現任:郭綜合醫院 醫療副院長
經歷:郭綜合醫院外科部長
郭綜合醫院一般外科主治醫師
高雄長庚醫院外傷科主治醫師