文/郭家和
天冷乾癬病灶大爆發? 醫:及早達到最佳治療目標
秋冬氣溫急轉直下,溫度刺激易使皮膚疾病的病灶惡化。臺灣皮膚科醫學理事暨發言人、台北林口長庚醫院皮膚科黃毓惠醫師指出,天氣漸轉陰冷,脂漏性皮膚炎、異位性皮膚炎和乾癬惡化的狀況頻繁,尤其乾癬不只是皮膚問題,更與乾癬性關節炎、虹采炎、心血管疾病、發炎性腸道疾病等共病有關。
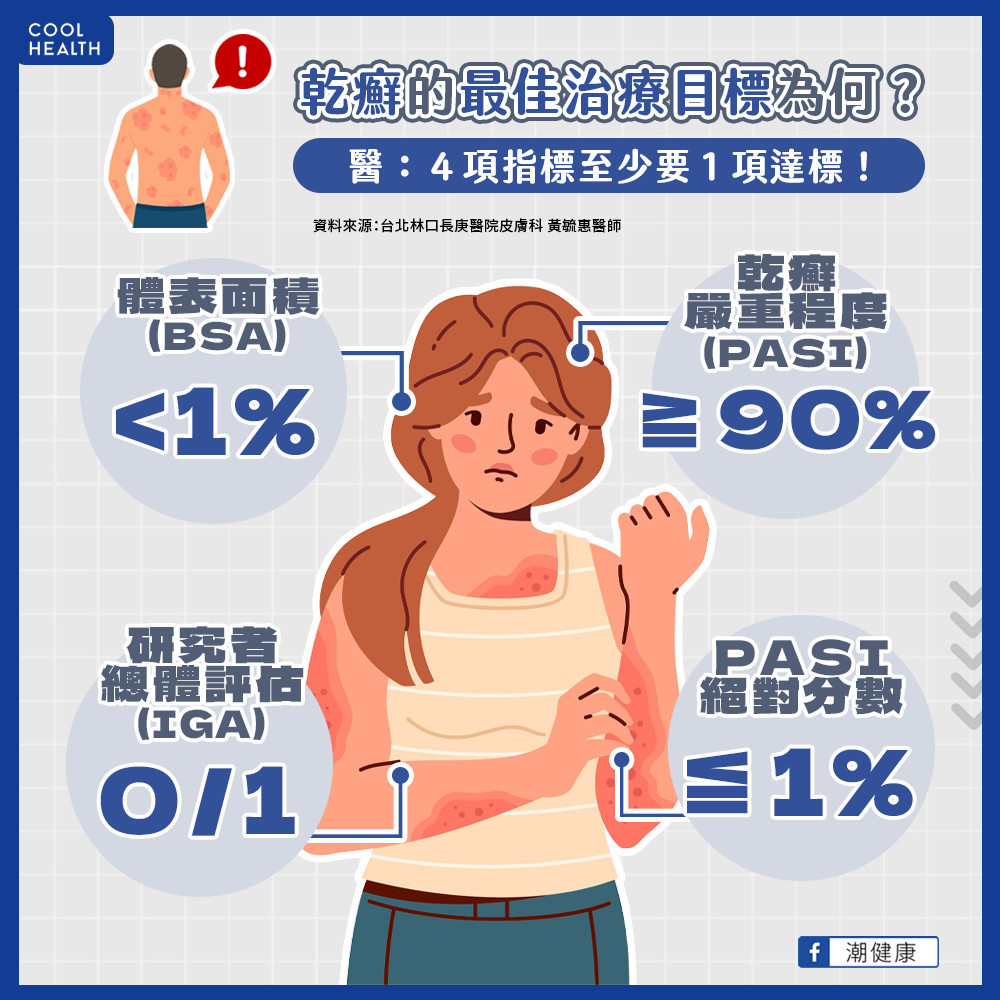
乾癬是一種由免疫引發的慢性發炎性皮膚疾病,患者常見症狀包括皮膚增厚、病灶處脫屑、皮膚出現紅斑等,不只與遺傳因子有關,外傷刺激、氣候變化也是風險因子。臺灣皮膚科醫學會公佈2023年乾癬治療指引並建議乾癬病人應以「最小疾病活動度」(BSA<1%或PASI大於90,IGA
0/1或PASI絕對分數小於等於1)為最佳治療目標。
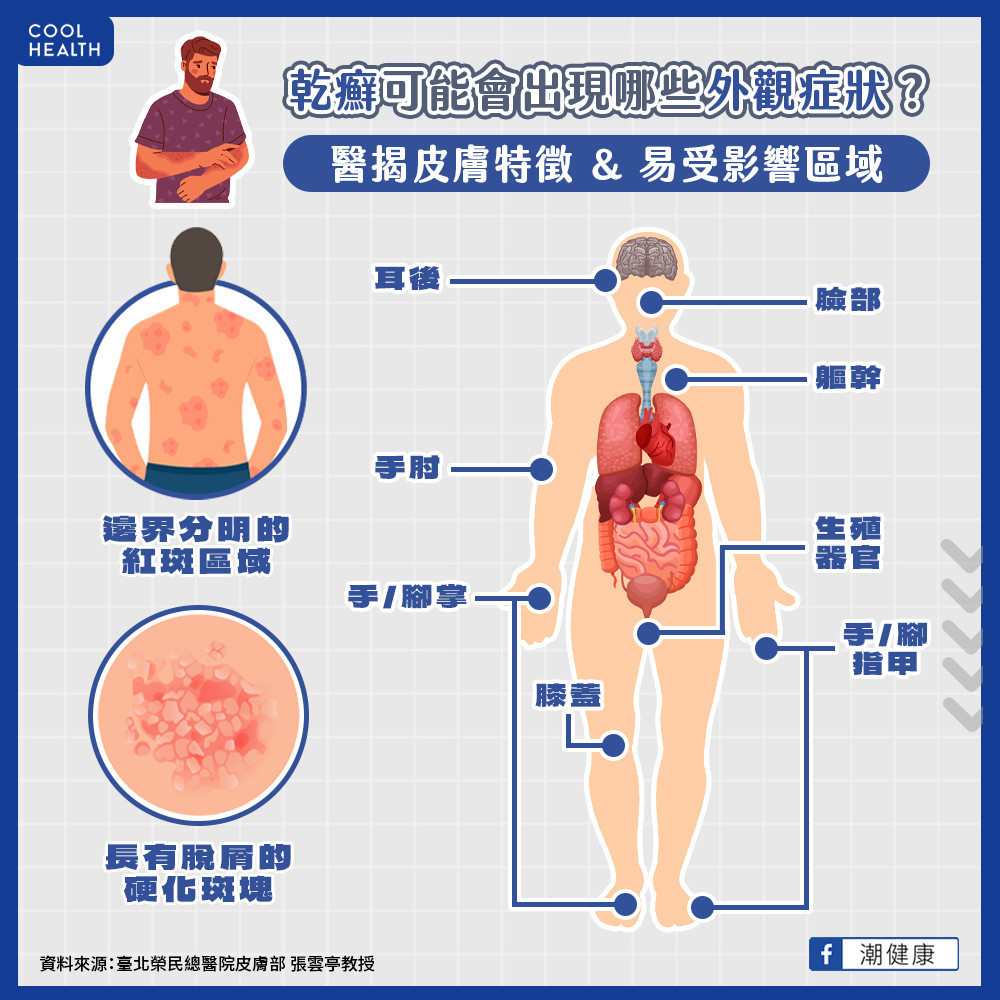
根據統計,全球超過125萬人患有乾癬,且發生率呈現逐年上升趨勢,臺北榮民總醫院皮膚部張雲亭教授表示,臺灣乾癬病患共約十多萬人,其中80-90%屬於最常見的「斑塊性乾癬」,多在18-39歲、50-69歲之間發病。斑塊性乾癬最常見的皮膚特徵包括:邊界分明的紅斑區勢、帶有脫屑的硬化斑塊,發生部位則以耳朵後方、臉部、軀幹、手肘、生殖器官、指甲、膝蓋、手腳掌比例最高。
「乾癬現今已有非常好的治療方式,包括口服藥物、外用藥膏、照光治療,以及4大類9種生物製劑,這些生物製劑是先進的單株抗體藥物,如果治療後病灶面積仍超過3%,或是在頭皮、眼部、指甲等部位仍有明顯病灶,也可評估『平行轉換』另一種生物製劑,及早達到最佳治療目標!」
張雲亭教授指出,台灣乾癬患者症狀達到「中重度」以上約佔20-30%,未合併乾癬性關節炎且屬於輕度乾癬者,可以採用局部藥物、局部照光或是口服小分子標靶藥物;中度至重度乾癬則以全身性治療包括:生物製劑、口服藥物、全身性照光治療為優先考量。生物製劑可以減少細胞激素如TNF-a、IL
-12、IL-17的分泌,達到治療乾癬的效果。
中重度乾癬治療困境? 生物製劑助攻朝「清零」前進
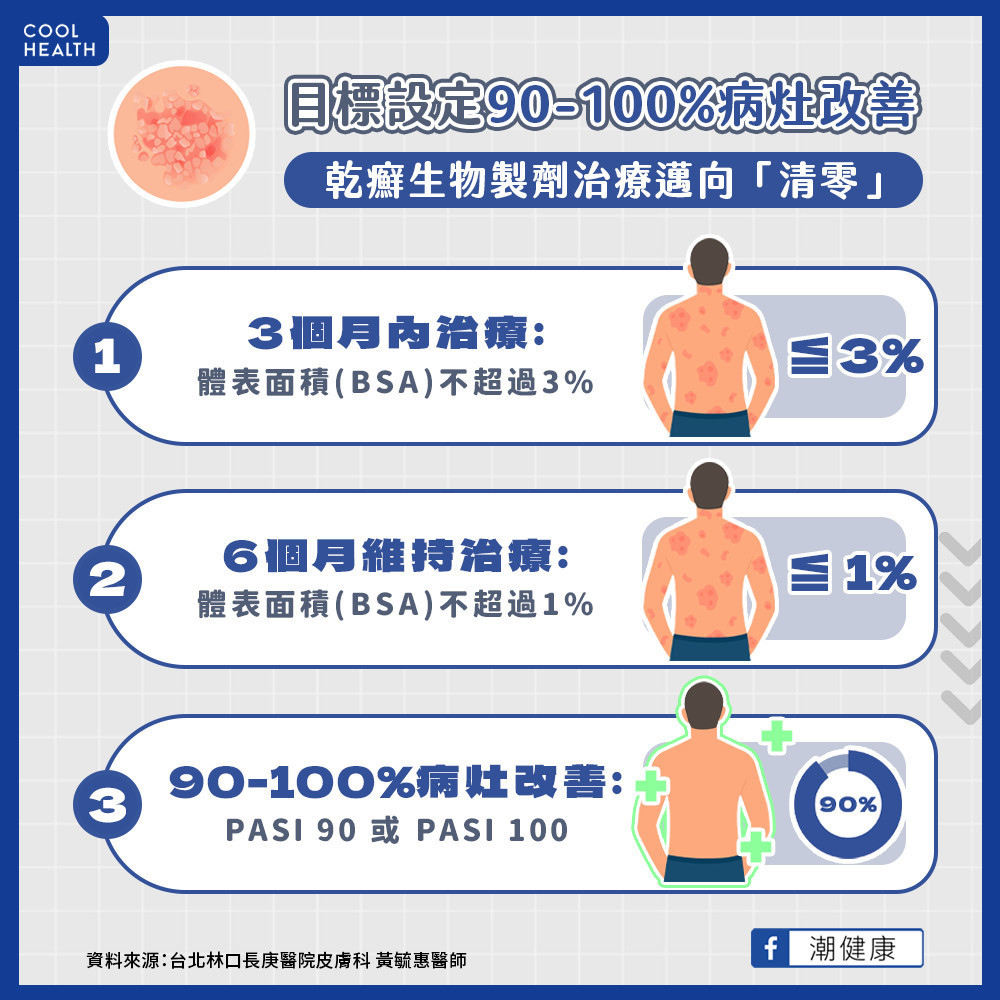
「乾癬嚴重度的二大評估指標,一種是體表面積(BSA)評估法,一種是乾癬面積暨嚴重度指數(PASI),以體表面積而言,乾癬病灶合記達到10個手掌大小以上,就屬於中度至重度乾癬,過去治療目標是病灶改善50-75%,現今已有各種先進治療方式如生物製劑,我們期待幫助更多乾癬患者朝『清零』目標前進!」
黃毓惠醫師表示,目前乾癬的最佳治療目標,包括3個月將BSA控制在小於3%、6個月維持治療BSA小於1%、以及為90%-100%病灶獲得改善(PASI
90或是PASI
100),但是,臨床上中重度乾癬患者常因治療效果不彰、藥物副作用、藥物不易使用、藥物取得困難等問題而中斷治療。呼籲乾癬患者應積極與醫師共同討論醫療決策,瞭解自己的PASI指數。
乾癬雖能治癒但無法斷根,患者若對治療成效有疑問務必主動與醫師討論。黃毓惠醫師指出,臺灣的乾癬患者相較之下更在意「安全性」,認為治療乾癬問題需要長期調養,事實上透過良好有效的治療,有機會在黃金時間內達到理想治療目標。此外,懷孕或是備孕中的女性,在治療藥物選擇上面臨更多困難,建議及早諮詢專科醫師,找到既能穩定乾癬控制又可安全懷孕的治療對策。
黃毓惠醫師強調,進入數位時代後,違法盜用醫師肖象宣稱療效的廣告產品猖獗,提醒民眾與乾癬族群,切勿任意透過網路廣告購買來路不明的藥物,花大錢購買無效產品不只耽誤黃金治療時間,不良產品更可能導致病程加劇。
張雲亭教授提醒,乾癬族群除了接受妥善治療,日常五大保健重點包括減重、戒酒戒菸、適當保溼、紓解壓力及醫病溝通。呼籲患者善用醫病共決輔助工具,看診前做好功課,進行高效醫病溝偷,更有助於疾病穩定控制。

