潮健康/編輯部
女性、遺傳因素佔大宗? 類風溼性關節炎的風險因子
類風濕性關節炎(RA)是一種自體免疫疾病,會導致關節疼痛和腫脹。林口長庚醫院風溼過敏科蔡昀臻醫師表示,類風濕性關節炎全台盛行率約1-2%,患者人數粗估達10-20萬人,好發於30-50歲,男女比率約為1:3,近年因診斷工具與健康意識進步,患者人數持續增加,是風濕免疫疾病大宗。
蔡昀臻醫師指出,目前確切導致類風濕性關節炎的原因不明,遺傳因子與危險因子是造成類風濕性關節炎的主因。研究指出,類風濕性關節炎中的風險因子中,約40%-60%是遺傳因素,父母或兄弟姐妹罹患類風濕性關節炎者,發病風險是一般人的3-5倍。環境因素方面,肥胖、吸菸、荷爾蒙、環境污染,都可能誘發類風濕性關節炎。
不只關節變形更影響全身! 類風濕性關節炎的併發症
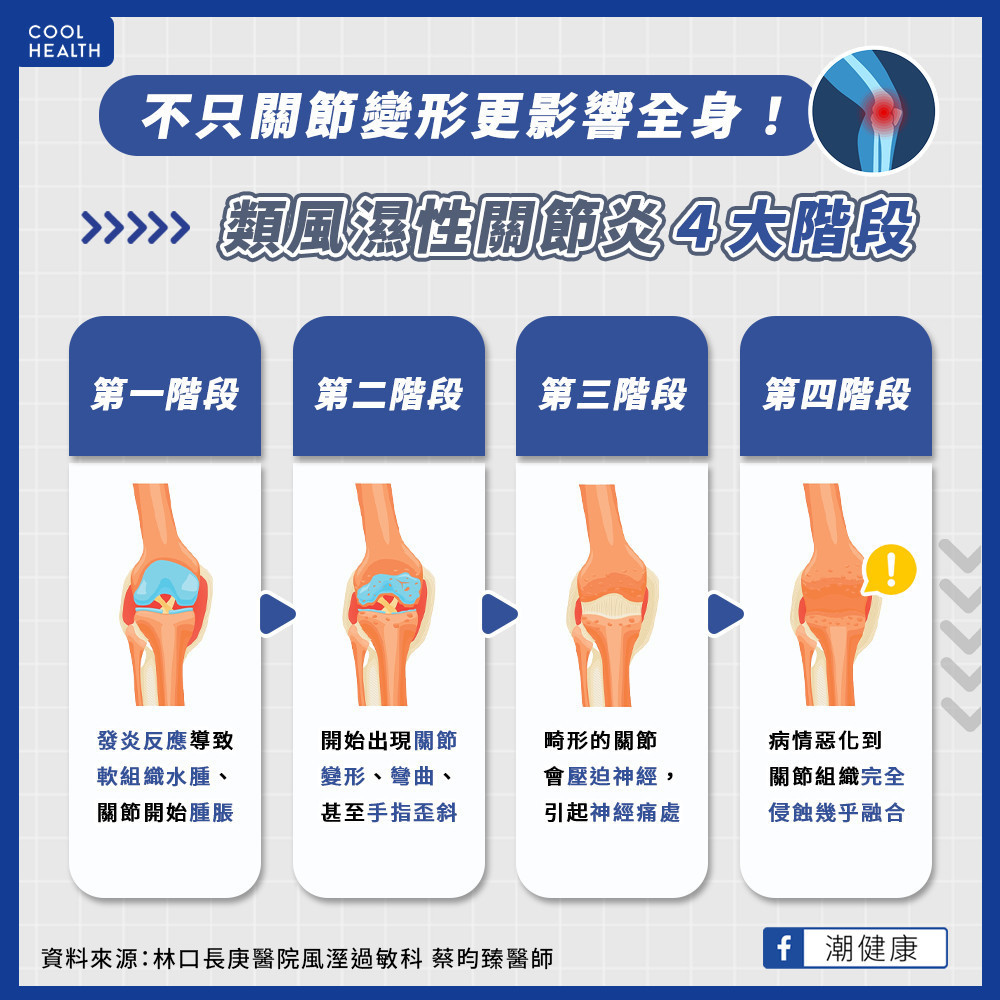
蔡昀臻醫師說明,類風濕性關節炎的病程發展快速,約有80-85%患者出現關節損傷是在疾病的前2年。類風濕性關節炎通常可分為四個階段:第一階段時,發炎反應會導致軟組織水腫,關節開始腫脹;第二階段,開始出現關節變形、彎曲、手指歪斜;第三階段,畸形的關節會壓迫神經,引起神經痛處;第四階段,病情惡化到關節組織完全侵蝕幾乎融合 ,可能導致永久關節損壞和畸形。
類風濕性關節炎是全身性慢性發炎疾病,除了侵犯關節也可能引起關節外症狀,如中風、眼疾、心血管疾病(血栓)、肺部疾病、皮膚血管炎、腕隧道症候群、骨質疏鬆、關節損傷。另外,50-75%的類風濕性關節炎患者有睡眠障礙問題,而睡眠質量不佳將影響疾病活動度、憂鬱甚至失能,導致惡性循環加重病情。
根據中華民國類風濕性關節炎之友協會調查,過去一年因類風濕性關節炎而至眼科就醫的比例超過六成(68.9)、骨科比例超過五成(53.4%),胃腸肝膽科也高達四成以上(44.7%)。
類固醇藥物有機會歸零? 類風溼性關節炎的治療目標
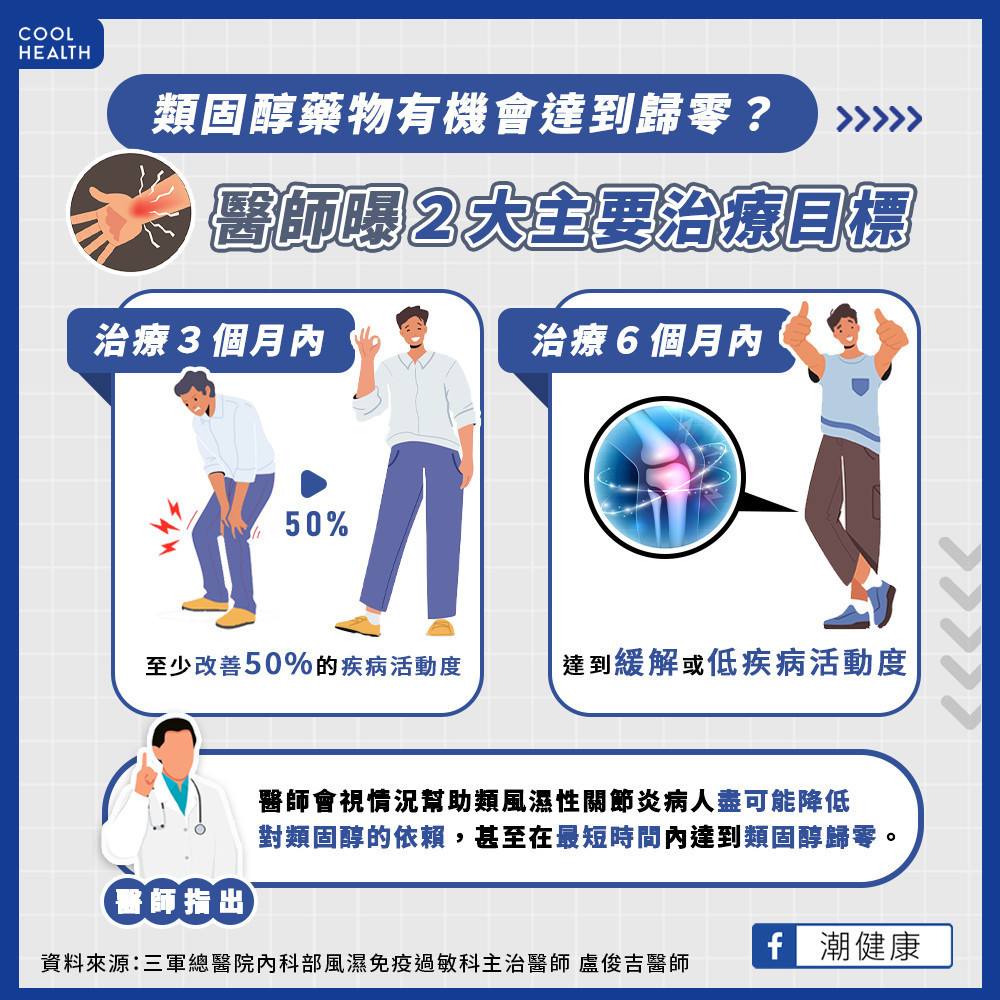
三軍總醫院內科部風濕免疫過敏科盧俊吉醫師表示,類風濕性關節炎達標治療(T2T,Treat-to-Target),以及早改善、長期維持低疾病活動度為目標。根據歐洲風濕病聯盟(EULAR)2022年的治療指引,類風濕性關節炎的治療目標為:(1)治療三個月內至少改善50%的疾病活動度;(2)治療6個月內達到緩解或「低疾病活動度」 。
由於類風濕性關節炎為全身性發炎反應,可能影響身體其他器官,治療上會分為關節與非關節藥物,並視情況幫助病人盡可能降低對類固醇的使用依賴,甚至在最短時間內達到「類固醇歸零」。不過,現實世界中,患者容易因為藥物給付、治療迷思、生活型態或病情沒起色,而影響治療順從性。
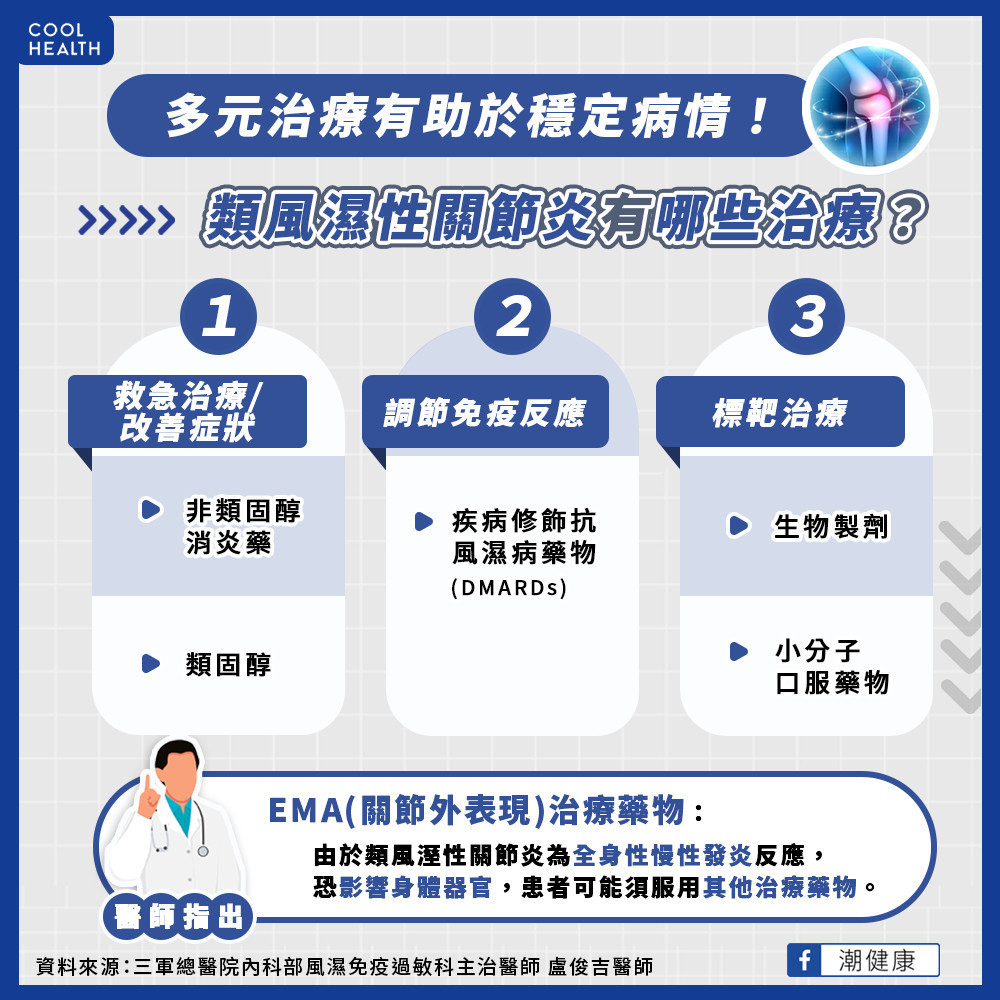
類風濕性關節炎藥物使用上主要分為三類,第一類是救急治療、改善症狀,以非類固醇消炎藥以及類固醇為主;第二類是調節免疫反應,以疾病調節抗風濕藥物(DMARDs)、免疫調節劑為主;第三類是標靶治療,以生物製劑以及小分子口服藥物為主 。近年國際上針對類風濕性關節炎的用藥順序,逐漸轉向及早使用標靶治療以減低關節變形風險。
盧俊吉醫師表示,早期類風濕性關節炎的標靶治療多為針劑,病友容易有針劑比口服藥效果更好的迷思,事實上,標靶治療中的生物製劑與小分子口服藥兩者效果相當,而類風濕性關節炎須多管齊下,有些標靶藥物須搭配傳統口服的疾病調節抗風濕藥物(DMARDs),並不是打針、吃藥只能二擇一。及早與醫師討論適合的治療方式,也能降低未來併發其他關節症狀,導致藥物種類越吃越多的可能。
延伸閱讀:
口罩解禁後如何維持免疫力? 營養師曝「後疫情時代」必吃5大營養素
工作太累手腕痛? 他22歲發現「類風濕性關節炎」! 醫:2徵兆出現快就醫