骨質疏鬆症沒有明顯的症狀,若在骨折發生後才發現有骨質疏鬆,會大大增加治療的時間及成本,因此透過簡單的自我檢測評估骨鬆風險,尋求專業的骨鬆醫師協助及早預防骨質疏鬆,防患未然才是上策。
骨質疏鬆是沒有症狀的疾病,不少人是在發生骨折後才知道,原來自己有骨質疏鬆的問題。已經發生的骨折要找骨科醫師治療,在預防骨質疏鬆上,依照不同的風險因子,婦產科、風濕免疫科、新陳代謝科、家醫科也都有骨質疏鬆的專科醫師,可以從專科醫師地圖找到適合自己的骨鬆醫師。
預防勝於治療 別在骨折後 才發現骨鬆
有多少人在發生骨折前就知道自己骨質疏鬆呢?雙和醫院骨科主治醫師廖振焜指出,多數急診骨折進來的病患,在測了骨密度之後才知道,原來自己有骨質疏鬆症!
他說:「有骨質疏鬆的骨折在治療時會更費力費時,像是開刀時釘子會鎖不緊,需要用較長的鋼板或是固定比較多節的脊椎來分散壓力,在部分患者的治療甚至會先使用骨鬆藥物治療半年,再進行手術。」
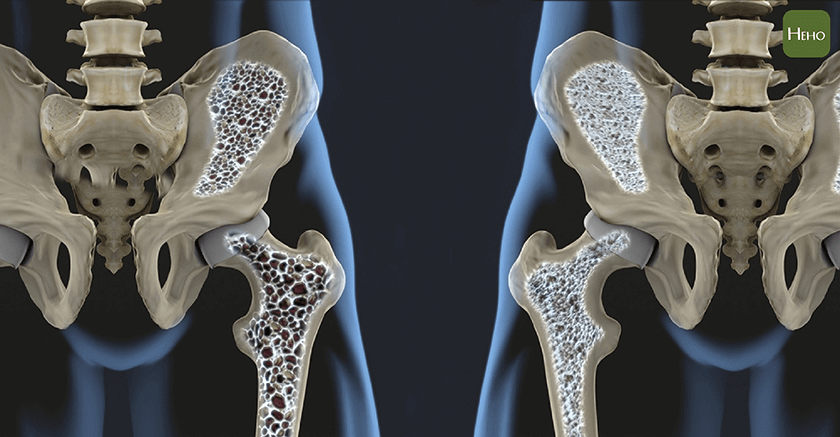
廖振焜說明,如果發生重大骨折,如脊椎骨骨折、髖關節骨折在治療時也要做骨密度檢查是否有骨質疏鬆,避免一而再再而三的發生骨折,雖然醫師對於骨質疏鬆與骨折皆有治療方式,但預防的成本遠低於治療。
他補充:「預防骨質疏鬆除了營養補充之外,運動也是很重要的,肌肉會分泌長骨頭的激素,足夠的肌肉也能保護骨骼,動作反應比較好時也比較不會跌倒。預防骨質疏鬆避免骨折就像先補上破掉的圍籬,若是等到羊跑出去了才開始修補,得不償失。」

3 招自我檢測骨質疏鬆風險
雙和醫院婦產科專任主治醫師蘇茗軒指出,骨質疏鬆的風險因子包含年齡、性別、體重、生活習慣、家族史、個人疾病史、藥物史等,臨床上可以經由理學檢查及風險因子來初步篩檢骨質疏鬆症的可能性,然而進一步的確診仍須以雙能量 X 光吸收儀(dual energy xray absorptiometry, DEXA)檢查為準,民眾在家也可以用簡單的自我檢測方式來評量骨鬆的風險。
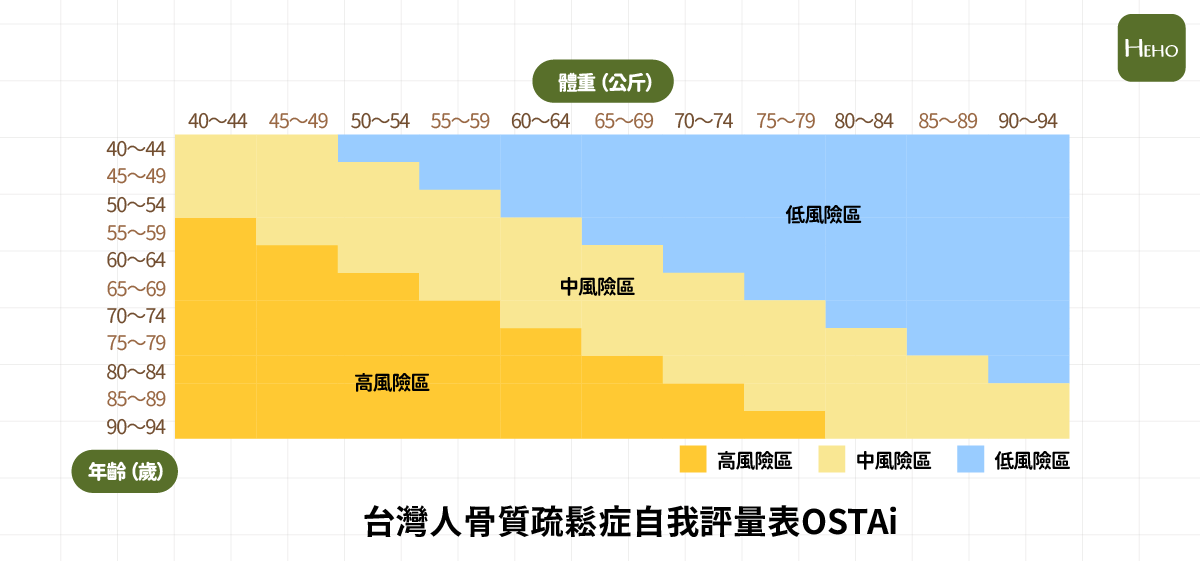
1.OSTAi 自我評量表
台灣人骨質疏鬆症自我評量表( Osteoporosis Self-assessment tool for Taiwanese, OSTAi)是一套簡易的自我評估方法,體重越輕或年紀愈大的人風險越高
OSTAi 公式 = [年齡 (歲) – 體重 (公斤) ] x 0.2
數值小於-1 罹患骨質疏鬆症的機會約 3%,數值大於-1 時罹患骨鬆機會約 15%,大於 2 時罹患骨質疏鬆症的機會約 60%。
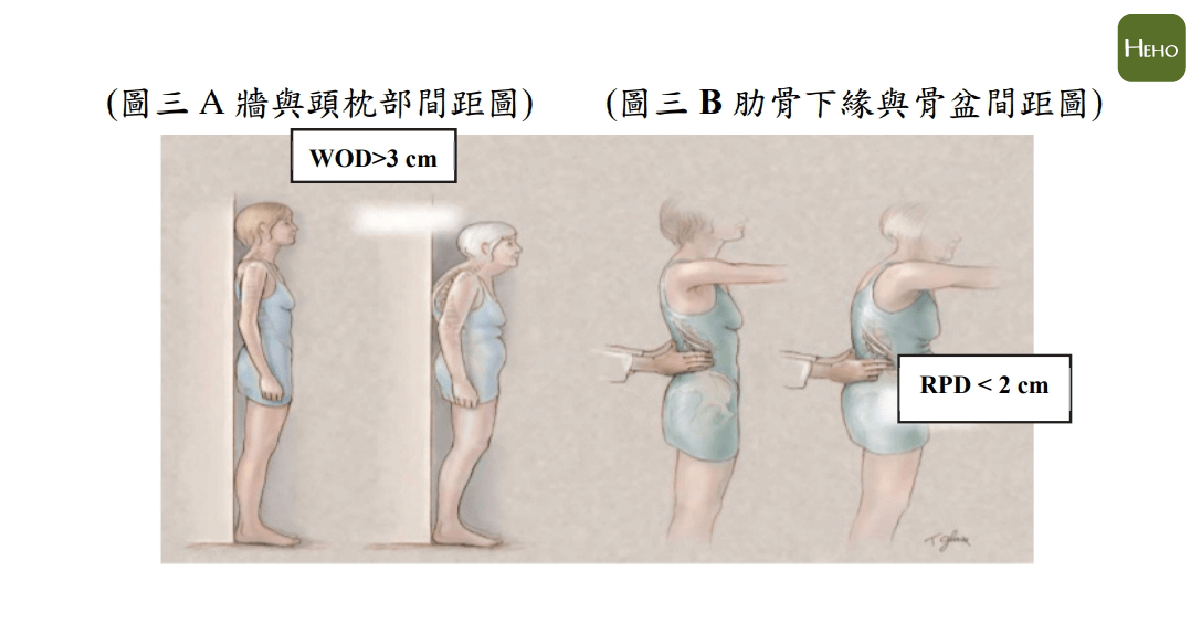
2.靠牆站立
肩、臀及腳跟緊貼牆壁,兩眼自然向前平視,若後枕部與牆壁距離大於 3 公分以上要強烈懷疑有骨鬆,超過 6 公分時 (或是一個拳頭距離) 幾乎可以肯定為異常。
3.肋骨與骨盆間距
站立雙手向前平舉,測量肋骨最下緣與骨盆上緣的距離,正常應有 2-3 指寬或大於 5 公分的間距,若小於一指幅寬( 2 公分),幾乎可以肯定為脊椎異常。
停經後婦女常忽視 骨鬆高風險族群應定期篩檢
根據中華民國骨質疏鬆症學會 2021 台灣成人骨質疏鬆症防治之共識及指引,建議該接受骨質密度檢查的族群有:
- 65 歲以上的婦女或 70 歲以上男性
- 65 歲以前且具有危險因子的停經婦女,常見危險因子如抽菸、喝酒
- 即將停經並具有臨床骨折高風險因子的婦女,如體重過輕、先前曾經骨折、服用高骨折風險藥物
- 50 至 70 歲並具有骨折高風險因子的男性
- 罹患疾病或使用藥物可能導致骨質流失者
蘇茗軒說:「門診常有剛停經的婦女來看更年期症狀,都會提醒她們,除了注意停經後荷爾蒙造成的更年期症狀,更要注意骨質流失的問題,因為骨質流失沒有症狀常被大家忽視,常常被注意的熱潮紅、盜汗、失眠等症狀可能伴隨 3~5 年,而骨質疏鬆卻和接下來的 20 年息息相關,且風險隨著年齡不斷增加。
台灣女性停經平均年齡在 50 歲左右,建議在停經時可以安排健康檢查,到醫院做抹片、超音波、骨質密度,認識自己現在的健康程度,並規劃將來,注意營養增補及運動,預防骨質疏鬆,健康老化。」

預防骨鬆不能只補充維生素 D 應尋求專科醫師協助
運動、營養與生活習慣對於預防骨質疏鬆十分重要;生活習慣上要戒菸、戒酒、減少含咖啡因飲品、避免攝取過多鹽份,停經前婦女可從事有氧運動、重量訓練、髖部負荷運動,停經後婦女和年老者建議要規律運動,並視情況增加肌力訓練或是太極拳,有負重是最重要的。
蘇茗軒醫師說明,2019 年發表在美國醫學期刊(JAMA)上的統合分析研究指出,單純補充維生素 D 或鈣質並無法預防骨鬆,而國際骨質疏鬆症基金會(IOF)」與歐洲骨質疏鬆症學會(ESCEO)的聯合建議也是同時補充鈣質及維生素D才是有效。
中華民國骨質疏鬆學會製作骨鬆衛教資訊及骨鬆專科醫師地圖,包含各縣市各科別的骨質疏鬆專科醫師,讓民眾可以依據自身情形找到適合的醫療資源,及早預防骨質疏鬆。中華民國骨質疏鬆症學會:專科醫師地圖
文 / 趙乙錚、圖 / 黃懷賢
諮詢專家:1.衛生福利部雙和醫院骨科主治醫師廖振焜
2.衛生福利部雙和醫院婦產科專任主治醫師蘇茗軒
參考資料:1.中華民國骨質疏鬆學會 2021 台灣成人骨質疏鬆症防治之共識及指引
2.中華民國骨質疏鬆學會 骨鬆專科醫師地圖
3.Vitamin D and Calcium for the Prevention of FractureA Systematic Review and Meta-analysis
延伸閱讀: