國內居高不下的死亡個案,不僅引起全民關注、也是不少學者提出不同看法,除了高齡、慢性病等因素外,是否跟病毒株、採檢量有所以相關?截至6月8日疾管署公布308位個案資料,經過統計發現死亡個案最常出現的症狀竟然是發燒,專家坦言:「發燒的個案體內發炎反應就是比較嚴重,如果又有呼吸困難、喘代表他的狀況在惡化。」
國內新冠肺炎死亡個案增加趨勢
正因為這波死亡個案走勢,最一開始從個位數,很快的上升到雙位數,現階段仍是在高峰上,從曲線圖來看幾乎已經出現明顯兩個波形,指揮中心專家小組召集人張上淳也多次強調跟患者年齡、慢性病有關。
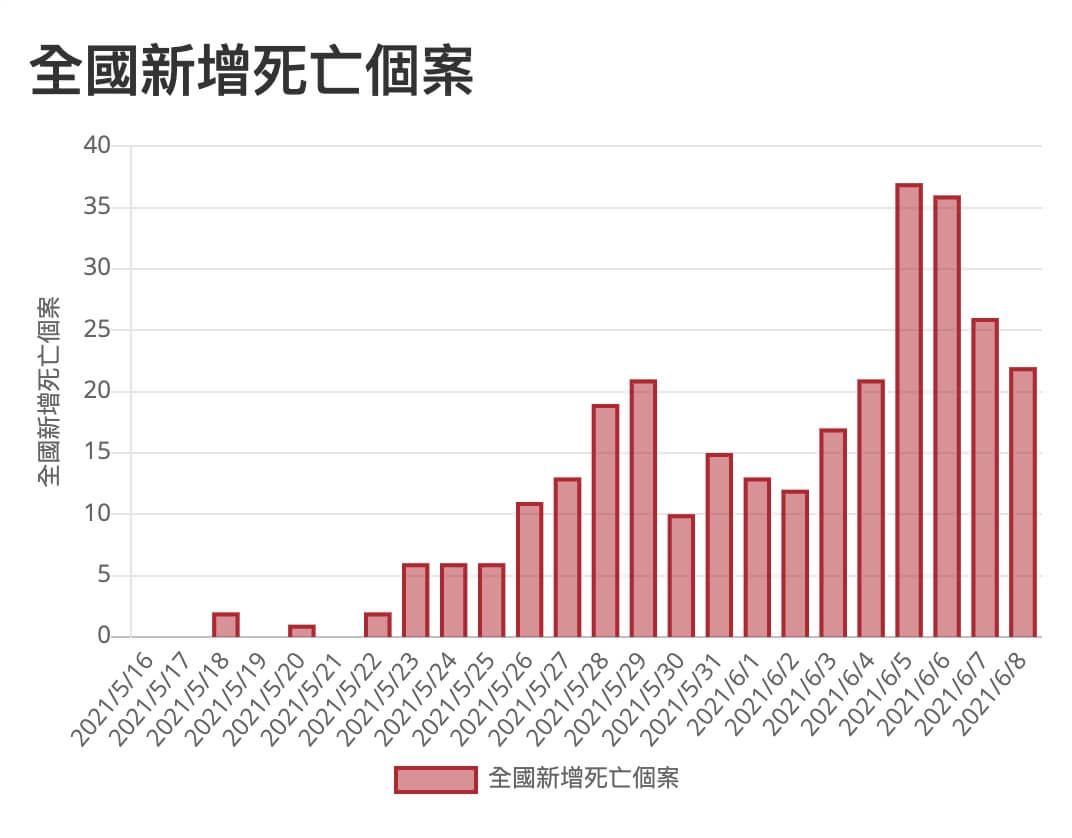
因為目前死亡病例平均年齡為72歲,且81.7%有潛在慢性病史,但最令人訝異的數據是「18%個案是在3天內病逝。」
全台死亡個案最常表現症狀排名!
這麼短的時間病逝,難道是染疫病逝患者症狀的表現特別強烈?利用這308位死亡個案所做的統計分析發現,其實最常出現的三大症狀為:發燒、咳嗽、呼吸困難;少部分患者會有腹瀉、喉嚨痛、全身無力、痠痛、流鼻水等表現。
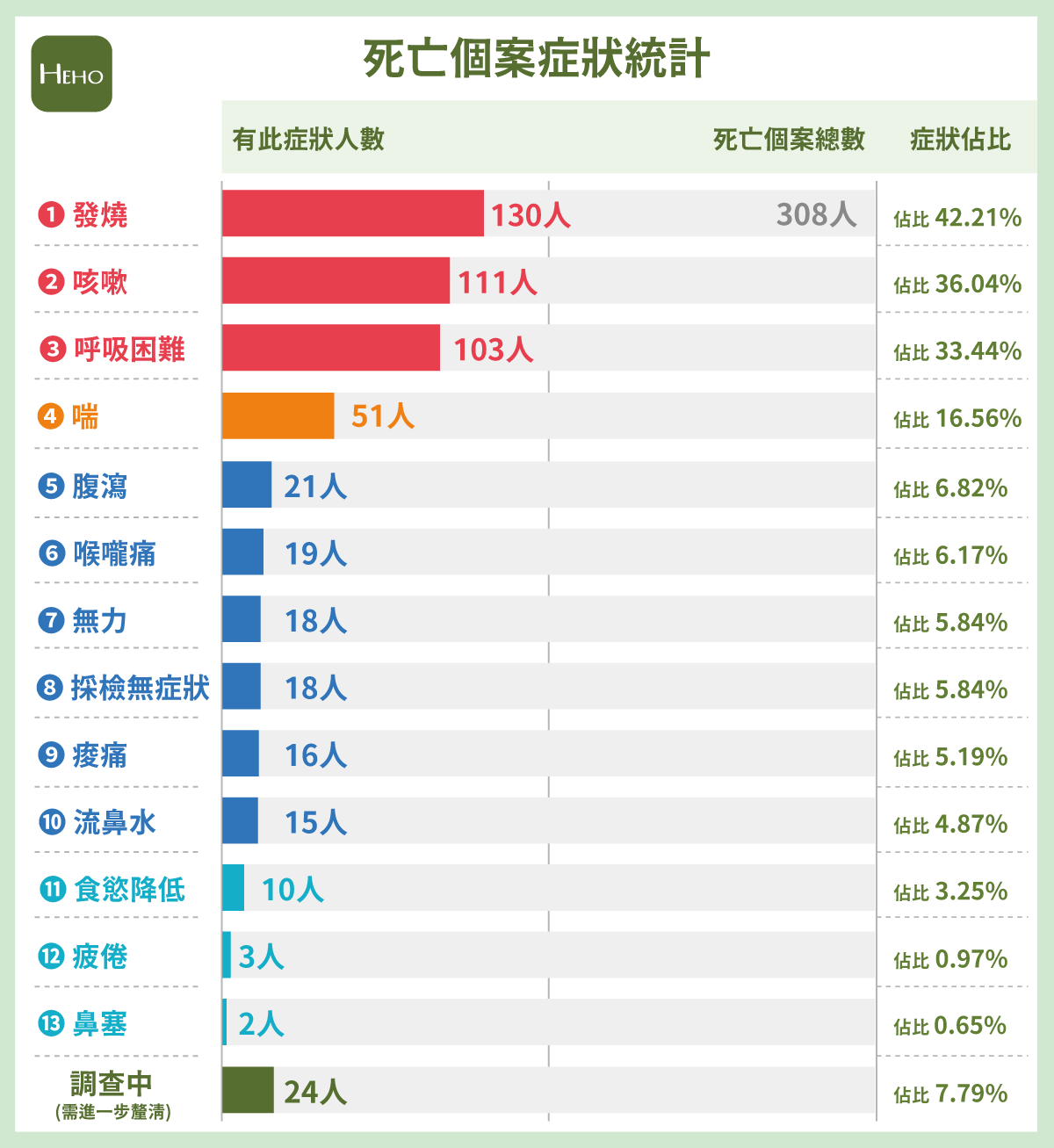
死亡患者最常見有發燒!專家:全身性的發炎反應比較強烈
高達43%的死亡個案都曾經有發燒的症狀,林口長庚副院長邱政洵解釋:「因為發燒是一種發炎的反應,有發燒的個案體內發炎反應就是比較嚴重,病人體內很多發炎細胞激素都會激起來,反應全身性的發炎反應比較強烈。」
36%的患者都有出現「咳嗽」症狀,但這個症狀在輕症患者中也很常見,臺北榮總胸腔部呼吸治療科主任陽光耀說:「這些就是典型最常見的臨床症狀,一般人容易出現、代表死亡的也容易出現,不管輕症、重症剛開始的症狀都大同小易,但差別會在於呼吸困難,因為輕症不會呼吸困難。」

出現呼吸喘、呼吸困難就是惡化!
而第三、第四常見的症狀都是跟呼吸喘、呼吸困難相關,邱政洵坦言:「這個病毒在人所有器官系統裡面,從腦、肺、心臟、肝、腎、皮膚等等,最重要還是影響到呼吸系統,呼吸系統的症狀一定是會出現,尤其是呼吸困難、喘代表他的狀況在惡化。」
當患者出現呼吸困難就一定會送來醫院,不會繼續住在集中檢疫所,陽光耀說:「患者進來之後有些用氧氣、有些插管用呼吸器,也不能說呼吸困難之後一定會惡化,但有呼吸困難就會進到重症,治療的機會比較大,但也不表示他不會活下來。」

但除了呼吸道相關症狀,邱政洵也提醒:「第二容易出現系統變化的就是血液系統,會出現一些凝血機制異常,類似敗血症、發炎反應細胞激素上升,基本上這兩塊的系統是影響最大的,當然就是反映在這些症狀:呼吸喘、發燒、咳嗽等。」
無症狀也有可能惡化到死亡?
只是其中令我們關注到的是,死亡個案當中有18人占5.8%是屬於「採檢時無症狀」,陽光耀認為:「因為患者發病前兩天就可能採檢呈陽性,有些無症狀患者可能只是還沒發病,但也有可能他真的就是無症狀,但不能知道這些個案是在哪個階段。」
死亡個案9成以上都是60歲以上
但不可否認這波死亡率明顯上升跟患者本身年齡有極大關係,因為統計下來死亡患者最多是70歲、其次60歲、第三高為80歲、90歲。陽光耀認坦言:「到前陣子70%住加護病房患者都是大於60歲,60歲以上佔重症的比例這麼高,這就是很大的風險,重點還是在於年紀大高風險會變成重症。」
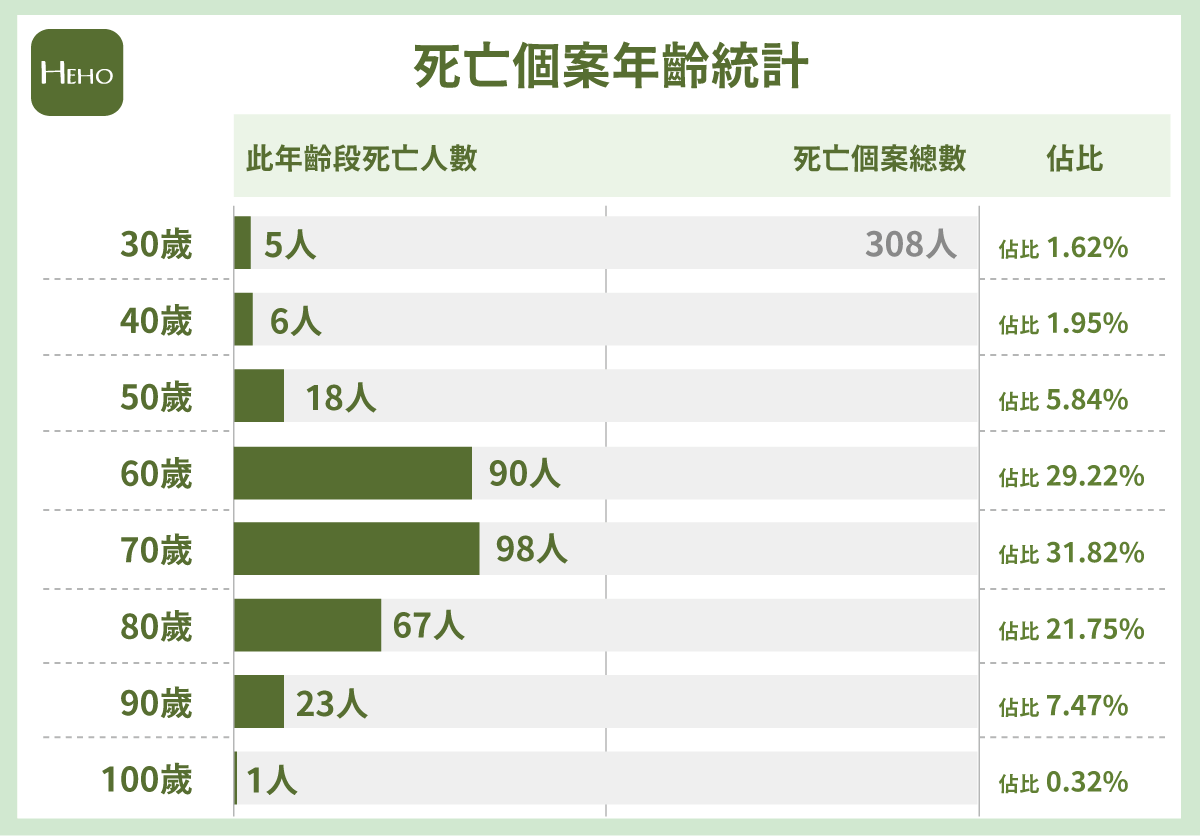
台灣感染族群有相當大的比例是老年患者,整個患者年齡分佈在國外是不一樣,像是在美國最多的患者還是介在30-60歲。邱政洵認為還有個影響關鍵,他說:「醫療系統承接是很辛苦,有些人先居家或是到集中檢疫所,有時候要送到醫院但已經來不及,如果看死亡率可能醫學中心會好一點,不會那麼高,一開始就在小型醫院可能死亡率就會高一點,這個情況在國外也是如此,大概是這些因素導致死亡率比較偏高。」
文、王芊淩/圖、何宜庭
延伸閱讀: 新冠快篩怎麼做?快篩、篩檢採檢 5 大 QA 一次看(不斷更新:全台快篩站整理)