記者陳鈞凱/台北報導
健保住院「同病同酬,包裹給付」7月將擴大範圍,卻引發醫師反彈,質疑救回越危險的病人,處置越多,反因超過「包裹」上限,給付被打折,形同懲罰醫師,急重症病人恐淪醫療人球沒人敢救。健保署今(19)天強調,DRGs並非不分疾病輕重、不分治療方式,只給單一價,救治急重症病人最多可拿10%額外加成。
健保是自2010年開始實施DRGs住院診斷關聯群支付制度,7月將進入第2階段,適用病症繼第1階段的164種後,再納254種,估計一年影響約34萬住院人次,只要實際治療費用超過「包裹」上限,就無法獲得全額給付。
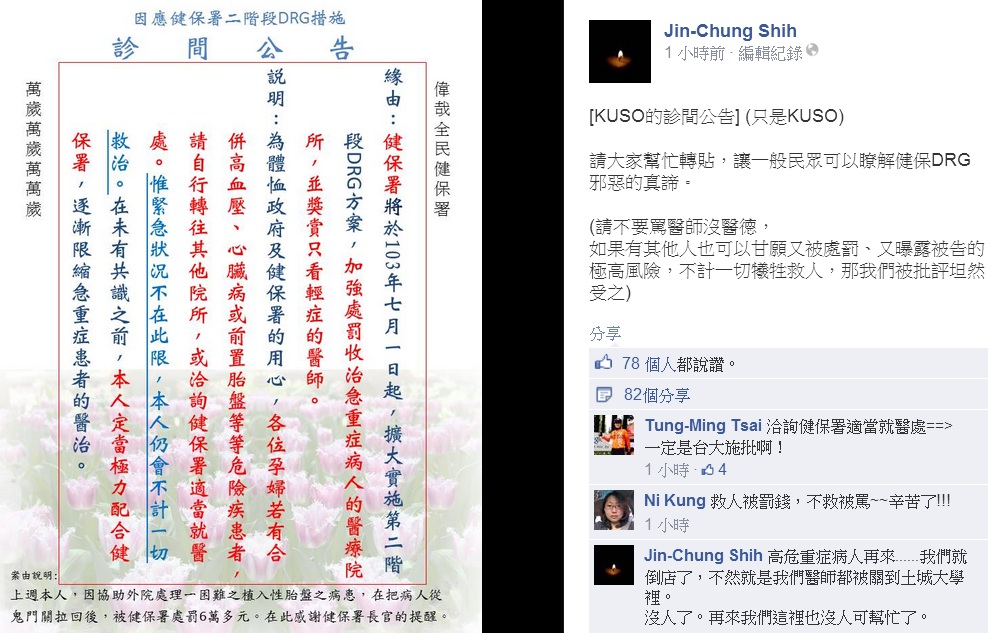
質疑「處罰收治急重症、獎賞只看輕症」不但台大婦產科名醫施景中日前在臉書PO出KUSO診間公告,要求危險孕婦自行轉院,或找健保署就醫,更有不少醫師紛紛發聲擔心引爆醫療人球潮。
我們都知道!健保署醫務管理組副組長李純馥表示,醫師所質疑、擔憂的問題,早在實施第1階段就有過討論,健保署也已擬定對策,適用病症進一步擴大,當然會影響醫師心情,「大家有點情緒,我們可以體會」,但希望可以透過醫學會取得共識後跟健保署直接對話,而非個別醫師一一透過媒體、臉書發聲。
為保障病患醫療權益及生命安全,避免人球事件發生,健保署強調,已將包括癌症、放化療、罕病、器官移植、使用ECMO病患等急重症排除適用DRGs,仍維持現行論量計酬的支付方式;針對眼睛、膝蓋手術等無法一次開2側刀的狀況,也考量病情同意給予不同支付。
DRGs並非不分輕重!李純馥指出,同一種病會因診斷、有無合併症或併發症及有無手術等不同因素落入不同的群組,而有不同的支付價格,針對專門收治急重症的醫學中心,健保就給予額外加成7.1%;並對平均花費昂貴、疾病嚴重度高者給予最多3%加成,絕非外界所謂,同一疾病均採均一價支付。
李純馥也說,推動DRGs,不是要苛扣醫院的錢,是希望讓醫院建立SOP,該給的藥、該做的檢查,不讓病人久候;她舉例,像澳洲推動DRGs,就是看到不少醫院讓病人周五住院,六、日醫生卻跑去打球,根本沒做任何處置,形成給付的浪費。
健保署說,明年也會導入新的第十版疾病代碼,能夠更準確的診斷、進行疾病分類,針對符合嚴重度者,給予更適切的支付分類。且DRGs實施後(102年)相較於實施前(98年),平均每人住院日數由4.39天下降為4.15天,減少0.24天;另住院案件的轉出率、3日內再急診率及14日內再住院率等也較實施前下降0.06%至0.24%,顯示DRGs實施後醫療服務效率、醫療品質及病患就醫可近性均較實施前提升。